Содержание
- 1 Определение болезни. Причины заболевания
- 2 Клинические проявления
- 3 Диета
- 4 Симптомы кишечной непроходимости
- 5 Всегда ли необходимо выведение стомы во время операции по поводу кишечной непроходимости?
- 6 Что необходимо предпринять, чтобы спасти человека при кишечной непроходимости?
- 7 Патогенез кишечной непроходимости
- 8 Типы операций по поводу непроходимости кишечника включают в себя:
- 9 Классификация и стадии развития кишечной непроходимости
- 10 Осложнения кишечной непроходимости
- 11 Диагностика кишечной непроходимости
- 12 Лечение кишечной непроходимости
- 13 Прогноз. Профилактика
- 14 Важность специализированной медицинской помощи
Определение болезни. Причины заболевания
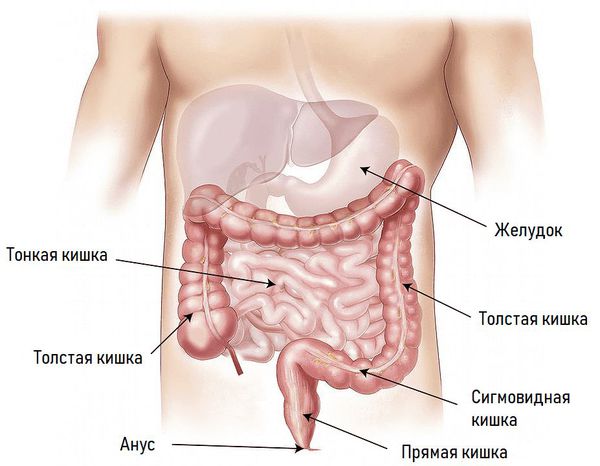
Кишечная непроходимость (от латинского іleo — обёртывать, завёртывать) относится к числу наиболее тяжёлых неотложных патологий органов брюшной полости.
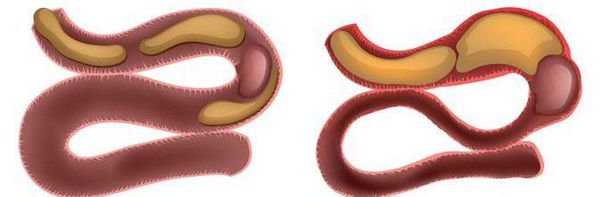
Острая кишечная непроходимость (ОКН) — это симптомокомплекс (синдром), возникающий в результате нарушения пассажа по кишечнику от рта до ануса механического или динамического характера.
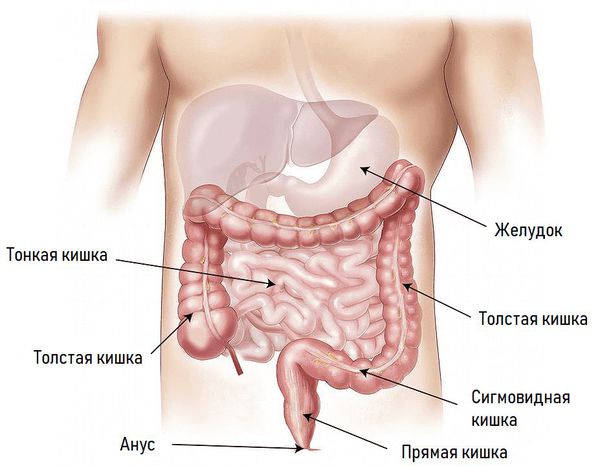
Анатомия кишечника:
Частота ОКН составляет от 1,2 до 3,5-4% от общего числа хирургических стационарных больных и до 9,4% среди неотложных заболеваний органов брюшной полости. На 10000 городского населения заболеваемость составляет 1,6 случаев. Чаще встречается в возрасте 30-60 лет, у мужчин — в два раза чаще, чем у женщин. Из общего числа пациентов с ОКН в 88% встречается механическая, а у 12% динамическая непроходимость. Послеоперационная летальность при ОКН составляет 5-12%. При неоказании первой медицинской помощи в первые 4-6 часов летальный исход составляет 90%.
Причины развития кишечной непроходимости:
- спаечный процесс в брюшной полости;
- доброкачественные и злокачественные опухоли толстого кишечника, приводящие к обтурационной непроходимости;
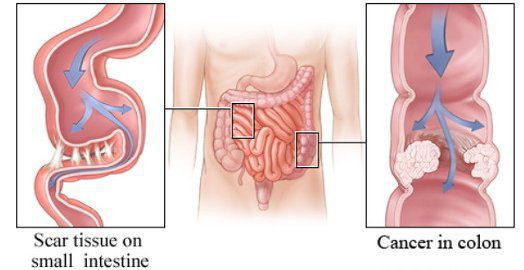
- индивидуальные особенности строения кишечника — долихосигма (удлинённая сигмовидная кишка), подвижная слепая кишка, дополнительные карманы и складки в брюшной полости;
- грыжи передней брюшной полости;
- сдавление кишечной трубки опухолью из соседних органов;
- сужение просвета кишечника в результате перифокальной опухолевой или воспалительной инфильтрации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Клинические проявления
Проявления заболевания развиваются быстро, и крайне важно его своевременно диагностировать.
Можно выделить характерные клинические симптомы кишечной непроходимости:
- выраженная боль;
- задержка опорожнения кишечника (отсутствие стула и газов);
- рвота;
- метеоризм.
Задержка опорожнения кишечника и отсутствие естественного выделения газов — еще один признак, характерный для толстокишечной непроходимости и сопровождающийся вздутием.
Боль в животе — обязательный симптом заболевания. Болевой синдром всегда выраженный и знаменует собой начало развития заболевания, может носить постоянный или схваткообразный характер с постепенным нарастанием интенсивности, вплоть до развития болевого шока. Пациент принимает характерное положение тела, приносящее облегчение, — прижимает ноги к передней брюшной стенке.
Рвота, которая не приносит облегчения, также характерна для данной патологии, однако, следует обращать внимание на некоторые особенности данного симптома. Многократная рвота в самом начале заболевания может свидетельствовать о локализации проблемы в тонком кишечнике. Патология, расположенная в нижних отделах, сопровождается нечастой рвотой, которая появляется на стадии интоксикации.
Если в начале заболевания не оказать помощь пациенту, возникает интоксикация, клиническими признаками которой являются:
- повышение температуры тела;
- развитие перитонита;
- учащение частоты дыхательных движений (одышка);
- учащение частоты сердечных сокращений (тахикардия);
- сепсис;
- нарушение мочеиспускания;
- обезвоживание.
В терминальной стадии заболевания может наступить летальный исход.
Диета
После операции из-за кишечной непроходимости назначается соответствующая диета. Новые продукты вводятся постепенно, от «нулевой» диеты через жидкую кашицу до легкоусвояемой. В меню должны быть легко усваиваемые и выводимые продукты, пища должна быть протертая, полужидкая. Обычно его рекомендуется поддерживать в течение 4-6 недель после операции.
Всем пациентам с кишечной непроходимостью рекомендуется избегать:
- жирного, жареного копченого, консервированного мяса;
- сырых и сушеных фруктов, соков с мякотью и цукатов, исключение: спелые бананы;
- сырых или жареных овощей, грибов, кукурузы, квашеной капусты, огурцов и бобовых.
Разрешено:
- нежирное мясо (кролик, курица, телятина, говядина), желательно отварное или приготовленное на пару;
- легкий пшеничный хлеб, без зерен и других добавок;
- нежирные молочные/кисломолочные продукты.
Также следует тщательно пережевывать пищу, чтобы она приобрела кашеобразную консистенцию. Желательно есть часто небольшими порциями.
Симптомы кишечной непроходимости
- схваткообразные боли в животе — совпадают с перестальтической волной, могут сопровождаться симптомами шока (тахикардия, гипотония, бледность кожи, холодный пот);
- синдром нарушения пассажа — сопровождается задержкой стула и газов;
- вздутие живота — принято включать в классическую триаду самых важных симптомов ОКН;
- понос с кровью — следствие внутреннего кровоизлияния;
- многократная рвота — имеет цвет и запах желудочных масс, не приносит облегчения;
- визуально неправильная форма живота;
- усиленная перистальтика петель.
Все эти симптомы сопровождаются обезвоживанием.
Выделяют:
- симптомы полной и острой кишечной непроходимости — резкая и схваткообразная боль, которая усиливается с течением времени, общее состояние при этом ухудшается;
- симптомы частичной кишечной непроходимости — развиваются постепенно, стул и газы периодически отходят, что размывает клиническую картину и затрудняет постановку диагноза.
Стихание болей в животе может быть следствием некроза (отмирания) стенки кишечника с последующим развитием перитонита — воспаления брюшины.
При низкой кишечной непроходимости происходит задержка стула и газов.
При высокой непроходимости некоторое время может быть стул, так как часть кишечника расположена ниже препятствия опорожняется.
При инвагинации (внедрение одной части кишки в другую) наблюдаются кровянистые выделения из заднего прохода.
При неоказании помощи через несколько суток у человека с ОКН начнет развиваться общая интоксикация организма:
- обезвоживание организма;
- учащение ЧДД;
- нарушение мочеотделения;
- септический процесс;
- повышение температуры тела.
Интоксикация может привести к летальному исходу.
Если пациент обратился на ранней стадии процесса, то на фоне правильной диагностики и комплексного лечения исход будет благоприятным. На поздних стадиях всё зависит от возраста и правильно подобранной хирургической тактики. Большое значение имеет антибактериальная терапия. Если она подробна неправильно, то распространение септического процесса продолжится.
Симптомы непроходимости кишечника у детей
Разницы между симптомами у детей и взрослых нет, но ребёнок чаще не может сказать, что его беспокоит. Поэтому родителям следует обратить внимание на основные симптомы кишечной непроходимости: боль в животе, отсутствие стула и газов в течение трёх-четырёх дней, отрыжку и неприятный запах изо рта. При совокупности этих симптомов нужно незамедлительно обратиться к гастроэнтерологу или хирургу.
Отличия проявлений ОКН от запора
Запор часто путают с кишечной непроходимостью, так как между этими заболеваниями тонкая грань — острая кишечная непроходимость может стать осложнением запора.
Запор — это функциональное забивание кишечника, при котором стул нерегулярный, но с течением времени или при помощи слабительных всё же случается. При запорах пациента беспокоит чувство неполного опорожнения кишечника, необходимость натуживания и боль при дефекации. Если у пациента в анамнезе имеются запоры, стул отсутствует дольше, чем обычно, и появляются симптомы кишечной непроходимости, то это повод незамедлительно обратиться к врачу.
Всегда ли необходимо выведение стомы во время операции по поводу кишечной непроходимости?
Помимо наложения стомы, альтернативным способом восстановления прохождения пищи по кишечнику является создание обходного межкишечного анастомоза. Операции называются по названию соединяемых отделов кишечника, например:
- Операция на правых отделах толстого кишечника называется наложением обходного илеотрансверзоанастомоза.
- Наложение анастомоза между начальным отделом тонкой и конечным отделом тощей кишок называется наложением обходного илеоеюноанастоза.
Каждое из этих вмешательств может быть временным, производимым для подготовки больного к последующим этапам или окончательным при невозможности проведения радикальной операции.
Основной задачей, решаемой во время хирургического лечения острой кишечной непроходимости, является спасение жизни пациента от угрозы прорыва кишечного содержимого в брюшинную полость с развитием острого перитонита и смертью пациента.
Что необходимо предпринять, чтобы спасти человека при кишечной непроходимости?
Развитие кишечной непроходимости – показание к срочной госпитализации в хирургический стационар, где безотлагательно производится:
- рентгенография брюшной полости,
- ультразвуковое исследование органов брюшной полости
- ирригография — рентгенологическое исследование с контрастной бариевой взвесью, вводимой в кишечник с помощью клизмы.
При подтверждении диагноза и/или наличии выраженных клинических симптомов перитонита после очень короткой предоперационной подготовки проводится экстренное хирургическое вмешательство.
В отсутствие симптомов раздражения брюшины (перитонита) некоторое время (до суток) под наблюдением хирурга проводится консервативная терапия:
- регидратация,
- введение белковых растворов, электролитов,
- введение антибиотиков,
- освобождение верхних отделов пищеварительного тракта путем зондового промывания желудка,
- промывание кишечника,
- обезболивание и пр.
При отсутствии эффекта от консервативного лечения требуется выполнить операцию в плановом порядке. При возможности удалить причину непроходимости проводится диагностическая лапаротомия с резекцией кишечника. Во время операции обязательно проводится ревизия брюшной полости для уточнения причины развития острой кишечной непроходимости и определения общего объема операции.
При обнаружении во время ревизии органов брюшной полости спаек, заворота, узлов петель, инвагинаций, производится их устранение. По возможности выполняется циторедуктивная операция по удалению первичного опухолевого очага, вызвавшего развитие острой кишечной непроходимости.
По существующим правилам удаление кишки при непроходимости должно проводиться на определенном расстоянии выше и ниже места непроходимости (обтурации). Если диаметр соединяемых отрезков ненамного отличается, выполняют анастомоз «конец в конец», при значительном различии диаметров приводящего и отводящего участков анастомоза – «бок в бок». В нашей клинике мы используем как классические методики ручного шва для формирования аностозов, так и современные сшивающие аппараты типа степлеров.
При тяжелом общем состоянии больного или невозможности формирования первичного анастомоза по другим причинам, например, из-за далеко зашедшего опухолевого процесса, формирования «опухолевого панциря», большой протяженности участка резецируемого кишечника, скопления большого объема жидкости в брюшной полости (асцита), на передней брюшной стенке формируется отверстие – колостома, в которую выводятся приводящий и отводящий отрезки кишки – «двухствольная стома».
В зависимости от участка кишки, из которого производится формирование колостомы данное оперативное вмешательство имеет различное наименование:
- наложение илеостомы – при выведении тонкой кишки,
- цекостома – слепой,
- асцендо-, десцендо- и трансверзостомы – соответственно восходящей, поперечный и нисходящий участки поперечноободочной кишки,
- при сигмостомии – из сигмовидной кишки.
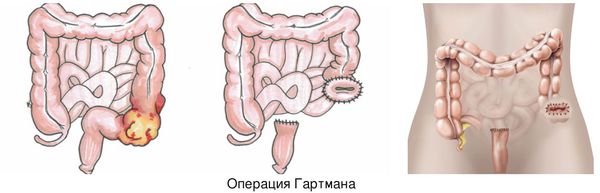
При операции на сигмовидной кишке, называемой «операцией Гартмана» отводящий отрезок толстой кишки всегда ушивается наглухо и погружается в брюшную полость.
Патогенез кишечной непроходимости
Существует несколько патогенетичех механизмов кишечной непроходимости.
Основными звеньями патогенеза ОКН являются гиповолемия (снижение объёма циркулирующей крови) и обезвоживание, приводящие к снижению антидиуретического гормона, который отвечает за удержание воды в организме и сужение сосудов. В результате снижения этого важного гормона происходит задержка мочи, внутриклеточный и метаболический ацидоз (увеличение кислотности — pH).
Другим немаловажным механизмом ОКН является эндотоксикоз — образование и накопление в организме токсичных соединений. Вследствие застоя содержимого в кишечнике происходит процесс гниения этого содержимого с последующим всасыванием продуктов распада через кишечную стенку и путём циркуляции в кровеносном русле, что является одной из основных причин смерти
Также при ОКН происходит нарушение моторной и секреторно-резорбтивной функций кишечника. Это приводит к нарушению барьерной функции и снижению иммуннинтета.
Развитие ОКН становится пусковым механизмом для различных патологических процессов, которые затрагивают все органы и системы. Патологический каскад изменений начинается в тонком кишечнике, так как именно он является первичным источником интоксикации.
В результате активного перерастяжения кишечных петель и нарушения микроциркуляции нарушаются функции тонкого кишечника, что приводит к расстройству гомеостаза (поддержания жизнедеятельности органа).
Нарушение кровообращения стенки кишки, по причине которого орган не получает достаточное количество крови и кислорода, негативно сказывается на барьерной функции слизистой, нарушая её. Вследствие этого бактерии и продукты их жизнедеятельности через неполноценный слизистый барьер проникают в систему воротной вены и лимфоток, что приводит к интоксикации.
Изменения в организме, возникающие при ОКН, наиболее выражены в случае ущемлённой формы непроходимости. Бактерии значительно быстрее преодолевают слизистый барьер кишечника и раньше оказываются в кровотоке, хотя при этом некроза участка кишки может и не быть.
В первую очередь происходят расстройства, связанные с нарушением движения крови по сосудам. Приток артериальной крови сокращается, а отток венозной — снижается, так как сосуды сдавливаются брыжейкой кишки. В связи с этим происходит высвобождение особых белков, нарушающих проницаемость сосудистой стенки. Такой процесс приводит к возникновению интерстициального отёка, который усугубляется расстройством коллоидно-осмотических и ионно-электролитных взаимоотношений плазмы крови и интерстициальной жидкости. После такого угнетения нарушается пассаж кишечника с секвестрацией жидкости и волемическими нарушениями.
Возникшая ишемия при воздействии микробных и тканевых эндотоксинов приводит к патологическим изменениям стенки кишечника.
Типы операций по поводу непроходимости кишечника включают в себя:
- Хирургическая резекция: удаление обструкции необходимо при наличии массы, такой как опухоль.
- Удаление спаек: если у Вас есть рубцовая ткань, сжимающая кишечник снаружи, часто требуется отрезать их, хотя рубцовая ткань может вернуться снова.
- Размещение стента: стент, представляющий собой трубку, которая удерживает кишечник открытым, может быть размещен внутри кишечника, чтобы обеспечить прохождение пищи и стула и предотвратить закупорку. Это может быть необходимо, когда непроходимость кишечника повторяется или когда кишечник сильно поврежден.
- Колостома / илеостомия: если Ваш кишечник поврежден или воспален, может потребоваться постоянная или временная илеостомия или колостомия, которая является искусственным отверстием в животе для удаления отходов или стула. Иногда это временные структуры, необходимые для предотвращения распространения тяжелой желудочно-кишечной инфекции по всему организму. Однако возможно, что концы кишечника не могут быть повторно соединены, и эти отверстия могут потребоваться в течение длительного времени.
- Реваскуляризация. При ишемическом колите может потребоваться реваскуляризация, то есть восстановление заблокированных кровеносных сосудов, которые поставляют кровь в кишечник.
Классификация и стадии развития кишечной непроходимости
По происхождению ОКН бывает:
- врождённой
- приобретённой.
По механизму возникновения ОКН делится на динамическую, механическую и сосудистую.
Динамическая кишечная непроходимость
Динамическая кишечная непроходимость включает:
- паралитическую непроходимость — образуется чаще всего, связана со снижением мышечного тонуса кишечника;
- спастическую — встречается редко, связана с повышенным тонусом кишечника;
Механическая кишечная непроходимость
Механическая кишечная непроходимость включает:
- обтурационную — характерна закупорка просвета кишки изнутри опухолями, каловыми камнями, аскаридами и другими факторами, а также сдавливание кишечника извне опухолями и пакетами увеличенных лимфоузлов;
- странгуляционную — возникает по причине заворотов, узлообразования и ущемления грыжы;
- смешанные формы — инвагинация и некоторые формы спаечной непроходимости.
Сосудистая кишечная непроходимость
Сосудистая кишечная непроходимость — это закупорка (эмболия, тромбоз) сосудов кишечника с развитием в течение нескольких часов гангрены части кишечника. Это особый вид кишечной непроходимости, который очень трудно диагностировать. Чаще всего заболевание возникает у тяжёлых пациентов c несколькими хроническими болезнями, больных с аритмиями, пороками и аневризмой сердца.
Если тромб внезапно отрывается от клапана сердца или стенки аневризмы и с током крови попадает в сосуды кишечника, то это приводи к их эмболии, или закупорке. К эмболу присоединяется увеличивающийся тромб, который ухудшает коллатеральное кровообращение в брыжейке, что приводит к тяжёлой ишемии и развитию некроза кишечника, а также к появлению острой боли в животе.
Данная патология очень быстро приводит тяжёлому состоянию: пациент стонет от невыносимых схваткообразных болей в животе, значительно повышается артериальное давление (симптом Блинова), кожные покровы покрываться холодным потом, лицо бледнеет (“маска Гипократа”). При осмотре отмечается прогрессирующий метеоризм с непрерывными рвотами желудочным застойным содержимым, а впоследствии и кишечными зловонными массами. При сосудистой кишечной непроходимости развивается тахикардия, снижается суточная выработка мочи и возникает резкая боль, которая отличает этот вид непроходимости от остальных.
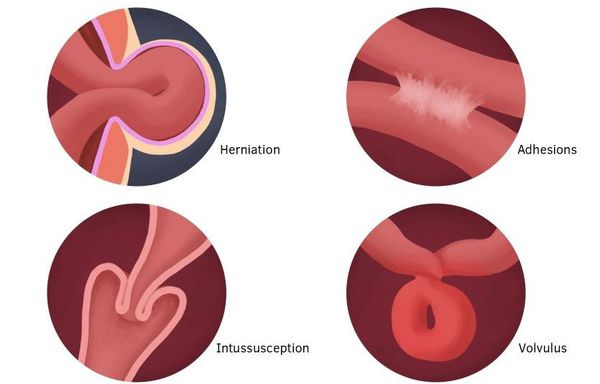
По уровню (локализации) обструкции выделяют два типа кишечной непроходимости:
- тонкокишечная непроходимость:
- высокая (тощая кишка);
- низкая (подвздошная кишка);
- толстокишечная непроходимость.
По клиническому течению ОКН бывает:
- частичной;
- полной:
- острой;
- подострой;
- хронической рецидивирующей.
В развитии патологического процесса выделяют три стадии синдрома:
- I стадия — стадия острого нарушения кишечного пассажа;
- II стадия — стадия острых расстройств гемоциркуляции в стенке кишки;
- III стадия — стадия перитонита.
Одной из редких форм КН является синдром Огилви — ложная толстокишечная непроходимость. Этот синдром проявляется клинической картиной толстокишечной непроходимости, но при проведении операции обнаруживается отсутствие какого-либо механического препятствия в толстой кишке.
Осложнения кишечной непроходимости
Самым жизнеопасным осложнением является некроз с последующей перфорацией кишечной стенки. В свою очередь, это приводит к перитониту — более грозному осложнению, нередко приводящему к летальному исходу.
Большое значение имеет правильное послеоперационное ведение пациента (его нужно “вынянчить”). Это связано с риском несостоятельности кишечного анастомоза (места соединения двух частей кишечника). Как правило несостоятельность кишечного анастомоза чаще бывает в месте первого или последнего стежка. Поэтому необходимо проводить целый комплекс действий для его предотвращения и использовать современный шовный материал (викрил, ПДС и другие). В настоящее время одним из эталонов кишечного шва является однорядный или рецензионный кишечные швы.
Также после больших операций возникает спаечный процесс. Профилактика этого процесса предполагает :
- брюшной диализ;
- интенсивная антибактериальное лечение до и посоле операции;
- стимуляция моторики кишечника (например, с помощью прозерина и “Нейромидина”);
- использование фибринолитических препаратов — фибринолизин, трипсин, химотрипсин, урокиназа и стрептокиназа;
- применение антикоагулянтов — гепарина, “Фраксипарина” и преднизолона с новокаином.
Парез кишечника — одно из сложнейших осложнений в послеоперационном периоде. Он может произойти из-за пересечения нервных сплетений в забрюшинном пространстве. Для того, чтобы избежать его, необходимо как можно меньше наносить повреждений брыжейке кишечника и минимально резецировать её с целью сохранения адекватного кровоснабжения кишечника.
Для предупреждения развития инфекционных осложнений и ускорения процессов регенерации должна проводиться тщательная обработка послеоперационных ран антисептиками.
Диагностика кишечной непроходимости
Основные диагностические критерии ОКН:
- иногда через брюшную стенку можно видеть глубокую перистальтику приводящей петли кишки, которая вызывает шум плеска (симптом Склярова);
- быстро нарастает обезвоживание организма, заостряются черты лица, западают глазные яблоки, учащается пульс до 120 ударов в минуту;
- перкуссия живота определяет неравномерно распределённый тимпанический звук, который чередуется с участками притупления — тупость в отлогих местах живота (симптом Гангольфа);
- при ректальном исседовании ампула кишки пустая, раздута газом, сфинктер иногда расслаблен (симптом Обуховской больницы);
- перкуторно над раздутой петлёй отмечается высокий тимпанический звук, при более низноком — над соседними участками (симптом Валя).
Огромное значение имеет пальцевое исследование прямой кишки. Оно производится в положении на боку, в коленно-локтевом положении или на корточках. При ректальном исследовании определяется симптом Обуховской больницы (расширенная ампула прямой кишки) . Также этот метод диагностики позволяет определить каловый завал, инородное тело прямой кишки, опухоли и воспалительные инфильтраты, которые являются причиной непроходимости, а также низко расположенную головку инвагината. При инвагинации и опухолях, распадающихся на вытянутом пальце, часто обнаруживается кровь.
Лабораторные исследования (анализ крови и мочи) в определённой степени свидетельствуют об обезвоживании организма и не являются точным критерием для диагностики непроходимости кишечника.
Лабораторные признаки ОКН:
- кровь в кале;
- выраженный эритроцитоз;
- повышение процентного содержания гемоглобина;
- относительно незначительный лейкоцитоз;
- завышенные показатели гематокрита;
- анемия;
- увеличение СОЭ;
- белок и цилиндры в общем анализе мочи.
Для более точной диагностики необходимо проведение МРТ и рентгенологического исследования с контрастированием (чаще используется барий). Для проведения последнего пациент выпивает контраст с барием, который будет виден при рентгенологическом исследовании во время прохождения по желудочно-кишечному тракту. Его наибольшее скопление будет в месте закупорки кишечника. Данная методика позволяет определить уровень непроходимости кишечника и правильно подобрать тактику оперативного лечения.
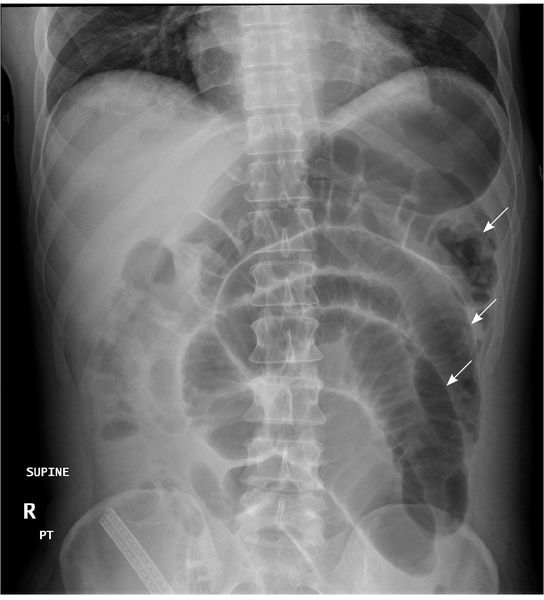
Рентгенологические признаки ОКН:
- чаши Клойбера;
- симптом перистости;
- кишечные аркады.
Новые технические возможности и накопленный опыт позволили широко использовать для диагностики ОКН ультразвуковую аппаратуру. Применение ультразвуковых методов расширяет спектр диагностических возможностей и позволяет поставить правильный диагноз до появления изменений на рентгенограммах.
Сонографические признаки ОКН:
- гиперпневматоз кишечника — на эхограммах газ в кишечнике выглядит как гиперэхогенная полоса с выраженной акустической тенью;
- секвестрация жидкости в просвете кишечника;
- усиление кишечной перистальтики с интенсивным перемешиванием содержимого в просвете кишки по типу броуновского движения или “снежной бури”;
- увеличение высоты крекинговых складок и расстояния между ними — данный симптом обусловлен перерастяжением кишки;
- изменение стенки кишки — сопровождается нарушением лимфо- и гемоциркуляции кишечника с изменением структуры кишки (её утолщение):
○ при утолщении кишки более, чем на 6 мм выраженная неоднородность её структуры и появление ленточных анэхогенных структур свидетельствуют о деструктивных изменениях стенки;
○ утолщение, неоднородность и отсутствие перистальтики свидетельствуют о нарушении гемоциркуляции.
В тех случаях, когда все диагностические возможности, имеющиеся в распоряжении врача, исчерпаны, а диагноз остаётся неясным, не исключается возможность непроходимости кишечника, поэтому оправдана диагностическая лапаротомия. Она тем более обоснована, когда есть очевидная картина острой хирургической патологии, а топическая диагностика (определение локализации) затруднена.
Лечение кишечной непроходимости
Правильная диагностика и тактика врача играют большую роль в лечении кишечной непроходимости. Лечение предполагает:
- своевременность инфузионной терапии;
- выявление причины патологического процесса;
- выбор метода снятия компрессии;
- определение объёма оперативного вмешательства;
- профилактика послеоперационных осложнений и реабилитация пациента.
Задачи и содержание оперативного вмешательства
Декомпрессия кишечника (оперативное устранение его сдавления) разделяется на закрытый и открытым методы.
Закрытый метод заключается во введение 80-100 см назогастрального зонда с множеством боковых отверстий диаметром 0,3-0,4 см — интубация кишечника. Продолжительность дренирования кишечника составляет 2-5 суток.
К открытым методам декомпрессии относятся энтеротомия, еюностомия и колоностомия.
Менее эффективными способами декомпрессии являются:
- интубация кишечника (70-80 см ниже связки Трейца) через микрогастростому;
- концевая илеостома — должна выполняться на расстоянии 25-30 см от слепой кишки;
- подвесная энтеростомия;
- цекостома;
- трансцекальная ретроградная интубация тонкого кишечника;
- противостественный задний проход.
Если имеется толстокишечная непроходимость левых отделов кишечника, то чаще всего выполняют операцию Гартмана. Если же участок окклюзии расположен в прямой кишке, то тактика меняется: проводят экстирпацию прямой кишки и, если хватает длины кишечника, накладывают колоанальный анастомоз.
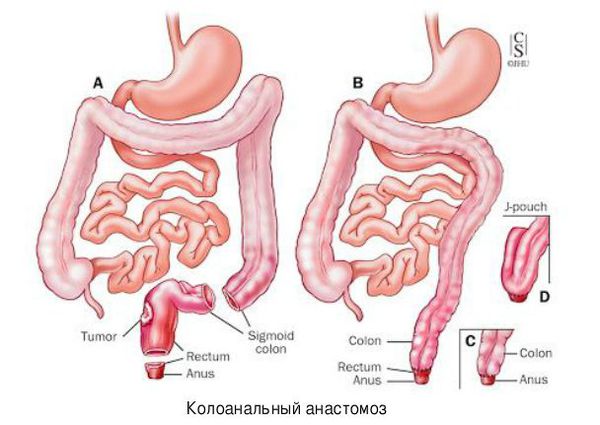
Для коррекции недержания кала проводят пластику анального кольца с помощью большой приводящей мышцы бедра или магнитного жома.
Выполнение оперативного вмешательства у больных с ОКН в поздний срок и в условиях развитого перитонита имеет свои особенности. Они связаны, прежде всего, с необходимостью тщательной санации брюшной полости во время операции.
Большое значение имеет лечение и наблюдение больных в послеоперационном периоде. Для этого проводится:
- коррекция гипогидратации — введение полиионных растворов;
- восстановление водно-эликтролитных и колоидно-осматических функций;
- восстановление кислотно-щелочных взаимоотношений.
Важным аспектом при лечение ОКН является инфузионная терапия. Пациенту с ОКН назначаются криталоиды, белковые, гликозированные и коллоидные препараты. Также должна проводится антибиотикотерапия.
При лечении ОКН используются антибиотики широкого спектра действия — цефалоспорины III поколения, фторхинолоны, карбапинемы и метронидазол. Продолжительность антибактериального лечения — 7-9 дней.
Вся тактика послеоперационного лечения должна быть направлена на устранение интоксикации, востановление водно-эликтролитного баланса и поддержание моторики желудочно-кишечного тракта. Пациентам назначаются:
- раствор гидрокарбоната натрия;
- 5% раствор глюкозы;
- раствор Рингера.
При отсутствии сокращения стенок кишечника добавляются производные прозерина или нейромидин. В качестве обезбаливающих мероприятий проводится параумбиликальная блокада (если изначальной причиной была патология поджелудочной железы). [15]
В послеоперационный период обязательным мероприятием является промывание кишечника растворами антисептика через зонд, который остаётся до тех пор, пока не восстановится перистальтика кишечника, начнут отходить газы и уменьшится количество отделяемого по кишечной трубке.
Можно ли вылечить кишечную непроходимость без операции
Терапевтические методы лечения кишечной непроходимости, как правило, малоэффективны и не применяются, поскольку упущенное время может привести к осложнениям и летальному исходу.
Если пациент попал к врачу с только формирующейся кишечной непроходимостью, а её причина заключается в запоре или снижении тонуса кишечника, то применяют очистительные сифонные клизмы (раствор сульфата магния и сернокислой магнезии) и слабительные. Эти методы эффективны для лечения запоров и развивающейся кишечной непроходимости.
Важно понимать, что судить о том, сформировалась ли кишечная непроходимость, может только врач после проведения диагностики. Лечиться самостоятельно нельзя, так как больной может получить серьёзные осложнения, если кишечная непроходимость уже сформирована и вызвала стойкий блок просвета кишки.
Физические упражнения
При кишечной непроходимости физические упражнения категорически запрещены. Основное правило: “холод, голод и покой” и обращение к специалисту.
Можно ли использовать слабительное
Слабительные препараты можно использовать только при формирующейся кишечной непроходимости и под контролем врача, так как самостоятельно определить стадию заболевания невозможно.
Можно ли использовать клизму
Клизмы эффективны, если обратиться к врачу до того, как кишечная непроходимость сформировалась, и это подтверждено диагностическими методами. При развившемся заболевании применение клизм опасно и может привести к тяжёлым осложнениям.
Прогноз. Профилактика
Чем раньше диагностирована кишечная непроходимость и начато лечение, тем благоприятнее исход и прогноз. При неоперабельных опухолях длительность жизни зависит от массивности распространения метастазов и правильно подобранной схемы химиотерапии.
Профилактика кишечной непроходимости основана на удалении опухоли кишечника по всем современным принципам онкологии, профилактике спаечного процесса в брюшной полости после операции, соблюдении правил асептики и антисептики в послеоперационном уходе за больным.
Диета
Пациентам разрешается употреблять в пищу:
- ржаной хлеб из муки грубого помола;
- рассыпчатые и полувязкие продукты (гречнивая каша, соевый творог, зелёный горошек);
- нежирные сорта мяса (говядина, кролик, курица, индейка) в отварном или запечённом виде;
- супы, преимущественно из овощей на мясном бульоне;
- простокваша;
- растительные масла.
Запрещенные продукты:
- хлеб из муки и высших сортов;
- слоённое или сдобное тесто;
- жирные сорта мяса (свинина, баранина, мясо гуся и утки);
- шашлык, копчённости;
- консервы;
- варёные в крутую яйца;
- копчённая и жирная рыба;
- животные и кулинарные жиры;
- лук , редис, редька, чеснок, грибы, репа;
- изделия с кремом, шоколад;
- кизил, айва;
- острые и жирные соусы, хрен, перец, горчица;
- алкогольные напитки;
- чёрный кофе, крепкий чай, кисель;
- ограниченное употребление риса.
Также в качестве профилактики нужно проводить диагностику гельминтозов и выявление аскарид. Гельминты снижают иммунитет и могут повлиять на заживление анастамоза, отток желчи и любые отделы желудочно-кишечного тракта. С целью профилактики гельминтозов пациентам назначается “Трихопол” или “Немозол” по 1 таблетке в день в течение двух недель.
Важность специализированной медицинской помощи
При завороте кишечника счет идет на часы, поэтому, чем раньше пациент обратиться за медицинской помощью, тем меньше необратимых процессов произойдет и легче будет устранить болезнь. Попытки прибегнуть к самолечению в этой ситуации бесполезны и опасны, они могут усугубить состояние и привести к смерти.
- https://ProBolezny.ru/kishechnaya-neprohodimost/
- https://www.celt.ru/napravlenija/hirurgija/zabolevanija/kishechnaya-neprohodimost/
- https://unclinic.ru/kishechnaja-neprohodimost-simptomy-diagnostika-lechenie/
- https://www.euroonco.ru/departments/hirurgiya/kishechnaya-neprokhodimost
- https://www.gmshospital.ru/surgery/intestinal-obstruction/
- https://www.ymc.ru/services/khirurgicheskoe-otdelenie/khirurgiya-kishechnoy-neprokhodimosti/
- https://ihospital.ru/ostraja_kishechnaja_neprohodimost/258/
- https://www.smclinic.ru/diseases/n/neprohodimost-kishechnika/
- https://yusupovs.com/articles/khirurgiya/zavorot-kishechnika/